Рак яичников
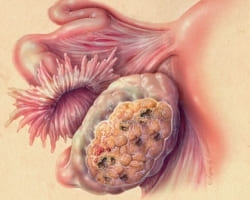 Рак
яичников – одно из самых частых онкологических заболеваний,
встречающихся у женщин. Пик заболеваемости приходится на 60 лет. До 45
лет рак яичников встречается довольно редко. На сегодняшний день
заболеваемость колеблется от 9 до 17 женщин на 100 000 женщин в год. Для
рака яичников большое значение имеет семейная предрасположенность.
Например, если рак яичника был у двух родственниц первой степени (мать,
сестра, дочь), то риск заболевания составляет 50%. При отягощенном
семейном анамнезе рак яичников развивается на 10 лет раньше.
Рак
яичников – одно из самых частых онкологических заболеваний,
встречающихся у женщин. Пик заболеваемости приходится на 60 лет. До 45
лет рак яичников встречается довольно редко. На сегодняшний день
заболеваемость колеблется от 9 до 17 женщин на 100 000 женщин в год. Для
рака яичников большое значение имеет семейная предрасположенность.
Например, если рак яичника был у двух родственниц первой степени (мать,
сестра, дочь), то риск заболевания составляет 50%. При отягощенном
семейном анамнезе рак яичников развивается на 10 лет раньше.
Причины рака яичников
Существуют множество теорий, стремящихся объяснить причину появления рака яичников. Например, теория «непрерывной эволюции» объясняет возникновение рака яичников увеличением числа овуляций, ведущее к увеличению повреждения эпителия поверхности яичника. Следуя этой теории, нерожавшие женщины более подвержены риску рака яичника, чем те, которые многократно беременели, кормили грудью и рожали. Однако, следует признать, что сравнение рожавшей и не рожавшей женщины проводятся относительно всех онкогинекологических заболеваний и ни где не получено точного ответа – влияет ли фактор отсутствия родов на увеличение заболеваемости раком. Исходя из этого, данная теория недоказуема и для рака яичника. Надо признать, что достоверной причины возникновения на данный момент не обнаружено.
Виды опухолей яичника
По гистологискому строению выделяю следующие опухоли яичников: серозные опухоли (75%) муцинозные опухоли (20%), эндометриоидные опухоли (2%), светлоклеточные опухоли (1%), опухоли Бреннера (менее 1%), смешанные опухоли (1%), недифференцированный рак (менее 1%), неклассифицируемые опухоли (1%). Каждая из перечисленных форм может быть: доброкачественной, пограничной и злокачественной.
Пограничные опухоли – это опухоли низкой степени злокачественности. В течении долгого времени они не выходят за пределы яичников. В большинсвте случаев встречаются в 30-50 лет, имеют благоприятный прогноз.
Наиболее часто встречаются серозные опухоли яичников. Как правило, они образуются в результате погружения поверхностного эпителия вглубь яичника. Среди всех серозных опухолей пограничные составляют 10%, и наблюдаются преимущественно до 40 лет. Злокачественная форма – серозный рак яичников – самая распространенная форма рака яичников. Среди них выделяют три степени дифференцировки: высокую, умеренную и низкую.
Муцинозные опухоли составляют до 15 - 20% всех эпителиальных опухолей
яичников. Могут достигать гигантских размеров, занимать всю брюшную
полость. В 8-10% случаев они двусторонние, чаще всего выходят за пределы
яичников. В 5-10% случаев наблюдается озлокачествление
доброкачественных муцинозных опухолей. Сосочковые разрастания при
муцинозных опухолях встречаются реже, чем при серозных, однако
встречаясь они позволяют говорить о высокой митотической активности в
ткани опухоли.
Остальные эпителиальные опухоли яичников встречаются реже.
Симптомы рака яичников
Клиническая картина в большинстве случаев бессимптомна. Наиболее характерные симптомы:
1. Нарушение менструального цикла
2. Затрудненное мочеиспускание и запоры – при увеличении опухоли в размерах, и сдавлении окружающих органов.
3. Ощущение распирания или давления и боль внизу живота.
4. Диспареуния – болезненные половые контакты.
5. Возможно
возникновения неотложных состояний, таких как перекрут ножки опухоли
или разрыв опухоли. Данное состояние требует незамедлительного
хирургического вмешательства.
6. Увеличение и вздутие живота,
запоры, тошнота, потеря аппетита или быстрое насыщение – симптом
характерный для поздних стадий заболевания.
7. Кровянистые выделения – довольно редкая жалоба, характерная в основном для больных в постменопаузе.
8. Появление жидкости в брюшной полости и малом тазу
Обследование при подозрении на рак яичников
Основной объективный признак рака яичиников – наличие объемного образования в малом тазу, плотного, как правило неподвижного, шероховатого или бугристого. При появлении асцита и наличии объемного образования в малом тазу можно практически точно говорить об опухоли яичников.
Важно помнить, что с наступлением менопаузы у женщины яичники уменьшаются в размерах и не пальпируются. Следовательно, хорошо пальпируемые придатки при обычном гинекологическом осмотре должны настораживать.
К основным методам диагностики можно отнести:
1. Бимануальное исследование – позволяет при достаточно больших размерах образования пропальпировать образование в малом тазу, определиться с его приблизительными размерами, соотношением с окружающими органами (спаяна или нет), оценить подвижность образования, его форму и характер поверхности.
2. Клинические и биохимические анализы крови, мочи – как правило специфических изменений, характерных для рака яичника не наблюдается. Возможен лейкоцитоз, анемия, увеличение СОЭ. При метастазах в печени будут изменены печеночные маркеры – АЛТ, АСТ, билирубин.
3. Определение уровня СА-125. Антиген СА-125 - это высокомолекулярный гликопротеин, который вырабатываются опухолевыми клетками эпителия яичников, а также другими патологическими и нормальными клетками. Норма 10-13 ед/мл для женщины, верхняя граница нормы по разным данным может достигать 35 ед/мл. При уровне более 95 ед/мл в сочетании с объемным образованием, исходящим из придатков матки, точность данного метода достигает 95%. Однако такое характерно для женщин в постменопаузе, а для женщин репродуктивного возраста уровень СА-125 может быть повышен при многих физиологических состояниях (например при месячных может повышаться до 35 ед/мл – верхней границе нормы), и, соответственно не может считаться абсолютным. Кроме того, уровень СА-125 при раке яичников может увеличиваться вместе с прогрессированием опухоли, следовательно его можно использовать для выяснения динамики опухолевого процесса.
4. УЗИ – важный метод исследования, т.к. являясь достаточно достоверным одновременно безвреден и доступен почти в любом стационаре, что дает возможность не только выявить опухолевое образование в малом тазу, но так же и наблюдать его в динамике, а также дать приблизительную прогностическую оценку злокачетсвенности или доброкачественности процесса (оценка приблизительная!). С помощью УЗИ можно выявить характер образования, наличие или отсутствие жидкости, наличие или отсутствие камер и полостей, разростаний и сосочков.
5. Экскреторная урография – можно применяться по назначению специалиста
6. Ректороманоскопия, ирригоскопия – по показаниям.
7. МРТ и КТ – высокоспецифичный метод диагностики, при котором также можно определиться с наличием или отсутствием отдаленных метастазов в печени и других органах. Минус – дороговизна.
8. Окончательно о характере и строении опухоли можно говорить только после взятия материала, что бывает возможно только при проведении оперативного вмешательства. Возможно начать операцию лапароскопически, забором биоптатного материала для экспрессбиопсии, ответ по которой дается в среднем в течении двадцати минут.
Для дифференциального диагноза с функциональными кистами яичника, при отсутствии многих из вышеперечисленных методов обследования возмодно назначить пациентке пероральные контрацептивы сроком на два месяца. Если в течении этого времени динамики по улучшению не наблюдается – надо думать о злокачественном процессе.
Метастазирование рака яичников
Диссеминация (распространение) при раке яичников происходит тремя путями: контактно, лимфа- и гематогенно. Контактный путь наиболее частый и самый ранний вариант распространения. Чаще всего локализуютя вдоль латеральных каналов, на капсуле печени, в правом поддиафрагмальном пространстве, на брыжейках и кишечных петлях, а так же в большом сальнике.
Лимфогенное метастазирование характерно как правило при более поздних состояниях. При этом поражаются тазовые и поясничные лимфатические узлы.
Гематогенный путь распространения – крайне редко, не более 2-3% случаев, характерны метастазы в печени и легких. При распространении выше диафрагмы наблюдается плевральный выпот, преимущественно справа.
Для оценки распространенности злокачественных заболеваний, кроме лейкозов, используется международная ТNМ классификация. Т - степень местного распространения опухоли, N - отсутствие или наличие регионарных метастазов, М - отсутствие или наличие отдаленных метастазов.
Стадии рака яичников по классификации TNM 7 издания
Стадия Tx - Оценка первичной опухоли невозможна
Стадия T0 — Не представляется возможным обнаружить первичную опухоль
Стадия I (Т1) — Рак яичников (карцинома) находится в пределах одного или обоих яичников.
Стадия IA (Т1а) - Опухоль в границах одного яичника.
Стадия IB (T1b) - Опухоль ограничена в пределах обоих яичников.
Стадия IC (T1с) - Опухоль ограничена в пределах одного или обоих
яичнике с наличием разрыва капсулы яичника, опухоли на поверхности
яичника, опухолевых клеток в асцитическкой жидкости и смывах из брюшной
полости.
Стадия II (Т2) - Опухоль ограничена малым тазом.
Стадия IIA (T2a) - Распространение на и/или метастазы в матку и/или
маточные трубы. В асцитической жидкости и смывах из брюшной полости
злокачественные клетки отсутствуют.
Стадия IIB
(T2b) - Распространение на и/или метастазы в другие ткани малого таза
без прорастания органов. В асцитической жидкости и смывах из брюшной
полости злокачественные клетки отсутствуют.
Стадия
IIС (T2с) - Сочетание признаков T2a или T2b с обнаружением опухолевых
клеток в асцитической жидкости и смывах их брюшной полости.
Стадия III – Имеются метастазы по брюшине за пределами малого таза.
Стадия IIIA (T3a) - Имеются микроскопические метастазы по брюшине за пределами малого таза
Стадия IIIB (T3b) - Имеются макроскопические метастазы по брюшине за
пределами малого таза размерами 2 и менее см в наибольшем измерении.
Стадия IIIC (T3cN0M0) или TлюбаяN1M0 - Имеются макроскопические
метастазы по брюшине за пределами малого таза размерами более 2 см в
наибольшем измерении.
Стадия IV (Tлюбая Nлюбая M1) – Имеются отдаленные метастазы.
Лечение рака яичников
Основным методом лечения рака яичников является проведение комбинированной терапии - сочетание операции и химиотерапии. Объем операции окончательно выясняется интраоперационно, в зависимости от распространенности опухоли. При ранних стадиях удаляют пораженный яичник. При переходе процесса на матку выполняется надвлагалищное удаление матки с яичниками (шейка матка не удаляется). При распространении опухоли в сальник выполняется резекция органа.
Химиотерапия применяется практически всегда, обычно дополняя хирургическое лечение. В настоящее время с целью химиотерапевтического лечения рака яичника применяются комбинации таких препаратов как Цисплатин и Карбоплатин, Циклофосфан, Таксол, а так же многие другие.
Обязательно необходимо проводить контроль лечения, который возможен с помощью УЗИ и исследования уровня опухолевых маркеров (СА125), а так же и других методов, применяющихся с целью исключения опухолевого распространения.
Для лучевой терапии применяют внутрибрюшное введение радиоактивных коллоидов или облучение живота и малого таза.
Прогноз при раке яичников
По разным данным пятилетняя выживаемость составляет 95% при первой стадии заболевания.
Прогноз определяется гистологическими, биологическими и клиническими факторами. Важным прогностическим фактором является также степень дифференцировки опухоли. Даже при опухоли яичника I степени прогноз может быть неблагоприятным, если опухоль имеет низкую дифференцировку. Пятилетняя выживаемость больных раком яичника моложе 50 лет составляет 40%, старше 50 лет – 15%. При пограничных опухолях яичника 10 летняя выживаемость составляет 95%, 20 летняя 90%.
Профилактика рака яичников
Специфической профилактики не существует, рекомендуются систематические профилактические гинекологические осмотры, чтобы в случае возникновения заболевания выявить его как можно раньше и начать лечение.

