Рак вульвы
 Рак
вульвы – злокачественное онкозаболевание наружных половых органов у
женщин. Вульва включает в себя: лобок, большие и малые половые губы,
клитор, преддверие влагалища, большие железы преддверия влагалища
(бартолиновые железы), девственная плева.
Рак
вульвы – злокачественное онкозаболевание наружных половых органов у
женщин. Вульва включает в себя: лобок, большие и малые половые губы,
клитор, преддверие влагалища, большие железы преддверия влагалища
(бартолиновые железы), девственная плева.
Чаще всего это заболевание возникает у женщин "за шестьдесят" . Среднестатистический возраст, при котором наиболее часто встречается данная патология - 75 лет. У женщин среднего и молодого возраста злокачественные новообразования вульвы возникают крайне редко. Несмотря на то, что наружные половые органы женщины доступны визуальному осмотру без специальных обследований, больше половины пациенток поступают на лечение с запущенными стадиями заболевания.
Возможные причины рака вульвы.
Истинные причины развития рака вульвы изучены недостаточно. Известно, что патологические процессы, которые приводят к развитию заболевания, запускаются гормональной перестройкой, происходящей в климактерическом и постменопаузальном периодах (после 50 лет). Большая роль в развитии заболеваний многими учеными отводится вирусу папилломы человека. Это мельчайший организм, который попадая в организм человека, встраивается в ДНК (основной «код» развития клетки), в результате чего последняя приобретает несвойственные ей признаки, такие как бесконтрольное деление и рост.
Существует ряд факторов риска, при наличии которых больше вероятность развития рака вульвы:
• возраст старше 50, особенно старше 70 лет.
• инфицирование вирусом папилломы человека
• инфицирование вирусом иммунодефицита человека
• склерозирующий лишай
• меланома или атипичные невусы («атипичные родинки»), передающиеся по наследству
• низкий социально-экономический статус
• диспластические процессы наружных половых органов
• злокачественные опухоли женских половых органов иной локализации
• ожирение
• артериальная гипертония
• сахарный диабет
• большое количество половых партнеров
• курение.
Не стоит приравнивать наличие 1 из пунктов к 100% вероятности развития опухоли. Они лишь отражают то, что при наличии одного или нескольких признаков из вышеперечисленных риск развития заболевание выше, чем при отсутствии каких-либо отягощающих факторов.
Симптомы рака вульвы
Жалобы, как и при других онкозаболеваниях, при раке вульвы могут быть крайне разнообразными. В некоторых случаях симптомы могут вовсе отсутствовать. Чаще пациентов беспокоит раздражение и зуд в области гениталий, который носит приступообразный характер и усиливается ночью.
По мере того как опухоль увеличивается в размерах, нарушается трофика, т.е. питание тканей, возникают изъязвления, мокнутие. За счет отека, нарушения целостности тканей, появляются жалобы на боли, уплотнение тканей, гнойные или кровянистые выделения.
В еще более запущенных случаях развиваются отёк вульвы, лобка, конечностей. Образование значительных размеров опухоли приводит к появлению обильных зловонных выделений, может возникнуть кровотечение.
Общие симптомы для рака вульвы – опухоли в виде бородавки или ссадины ярко-розового, красного или белого цвета.
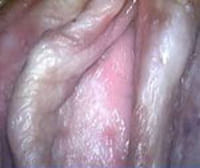
Крауроз (предрак) вульвы
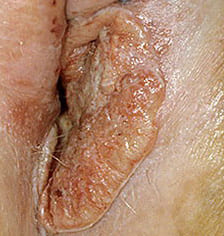
Клинически выраженный рак
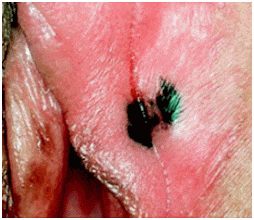
Злокачественная меланома вульвы
Общие симптомы, характерные для поздних стадий заболевания: температура, общая слабость, утомляемость, снижение работоспособности. Хотя они неспецифичны и, как известно, могут являтся проявлением многих других заболеваний.
Многие проявления болезни напоминают течение простых воспалительных заболеваний половых органов, венерических, кожных заболеваний, и даже сезонных инфекций. Следует заметить, что наличие тех или иных жалоб, а также степень их проявления никак не коррелирует с тяжестью заболевания, стадией и прогнозом. Ни в коем случае не следует пытаться объяснить самостоятельно неприятные ощущения, боль, иные проявления неизвестной болезни, а уж тем более самостоятельно подбирать себе лекарственные средства.
Диагностика рака вульвы.
Основой диагностики рака вульвы является гинекологический осмотр. При подозрении на рак вульвы врач может посоветовать пройти вульвоскопию – осмотр патологических тканей специальным аппаратом под многократным увеличением. Кроме того, во время приема может понадобиться взятие мазков на цитологическое, бактериоскопическое, бактериологическое исследование.
Для окончательной постановки диагноза необходима биопсия – инвазивная процедура, которая чаще проводится под местным обезболиванием. Заключается во взятии кусочка ткани на исследование путем иссечения скальпелем, электроножом или другими методами. Кусочек ткани посылается на гистологическое исследование. После специфической обработки кусочка исследуемой ткани он нарезается на мельчайшие пластины и под многократным увеличением исследуется врачом-патоморфологом. Только после этого ставиться клинический диагноз.
Стадия процесса определяется рядом дополнительных исследований: ультразвуковое исследование органов малого таза, брюшной полости, лимфоузлов, рентгенография органов грудной клетки. Функция смежных органов определяется при цистоскопии, ректоскопии и других исследованиях. При необходимости назначаются консультации смежных специалистов.
На основании совокупности данных клинического, лабораторного, инструментального обследования можно определить, как далеко зашло онкологическое заболевание.
Обязательным этапом обследования у любого пациента является проведение цитологичекого и гистологического исследования. Это разновидности микроскопических исследований, описанных выше. Все исследования в комплексе позволяют определить вид опухоли, ткань, которая дала рост новообразованию, степень дифференцировки, а значит и степень злокачественности. Без этих исследований невозможно определить стадию процесса, поставить правильный, объективный диагноз. Только после постановки последнего с учетом сопутствующей патологии, возраста и, естественно, согласия пациентки решается вопрос о лечении.
Лечение рака вульвы
Целью лечения является устранение первичного опухолевого очага, а также профилактика рецидива и метастазирования. Основным методом лечения при начальных стадиях рака вульвы и вспомогательным при поздних является хирургический. В зависимости от стадии заболевания и распространенности процесса могут применяться различные типы оперативных вмешательств: начиная от широкого иссечения опухоли и заканчивая радикальным удалением вульвы, нескольких групп лимфатических узлов в сочетании с пластикой местными тканями.
Течение послеоперационного периода зависит от объема операции, наличия технических сложностей выполнения, скоростью заживления тканей, которая в свою очередь зависит от возраста, сопутствующих болезней, индивидуальных особенностей организма. Для скорейшего заживления тканей необходимо полноценное питание, а также соблюдение определенного ограничительного режима, назначенного врачом.
Лучевые методы лечения основаны на воздействие ионизирующего излучения. В результате многократного деления клеток опухоли под действием ионизирующих лучей в ней накапливаются мутации, приводящие к снижению жизнеспособности и окончательно – к гибели. Однако, радиотерапия рака вульвы эффективна далеко не в каждом случае. Клетки каждой опухоли индивидуальны, соответственно и чувствительность к облучению разная, что в большом проценте случаев объясняет резистентность рака вульвы к облучению.
Эту проблему до последнего времени не удалось решить даже благодаря успехам науки и техники, постоянно обновляющимся методикам радиотерапии. Самостоятельное применение лучевого лечения, т.е. изолированно от других методов, ограничено, как правило, ситуациями, когда хирургическое лечение абсолютно противопоказано ввиду наличия грубой сопутствующей патологией.
Существуют также лечение химическими препаратами, пагубно влияющими на процессы деления клеток. Поскольку клетки опухоли делятся чаще здоровых клеток организма, химиопрепараты действуют на них гораздо больше. Полностью, однако, оградить ткани и органы, не пораженные опухолью невозможно – с этим связаны многие побочные эффекты этих лекарств: тошнота, рвота, диарея, алопеция (выпадение волос) и многие другие. При раке вульвы химиолечение применяется не так часто. Это связано с тем, что опыт показывает очень невысокую эффективность в лечении этим методом плоскоклеточного рака вульвы. Обычно химиотерапию проводят в предоперационном периоде.
В случае наличия отдаленных метастазов проводят специфическое лечение химиопрепаратами, к которым обычно чувствительны опухоли, исходящие из плоскоклеточного эпителия.
Хирургические, химиотерапевтические и лучевые методики лечения рака вульвы могут применяться совместно в различных комбинациях, особенно на поздних стадиях заболевания.
После проведения всего комплекса лечения назначается график наблюдения с прохождением необходимого объема диагностических процедур. В первый год, считая от окончания лечения, явки к онкогинекологу не реже 1 раза в 3 месяца, затем реже - в случае отсутствия признаков прогрессирования заболевания. С диспансерного учета пациентки не снимаются в течение всей жизни.
При возникновении малейших симптомов или обнаружения какого-либо образования в области вульвы, ни в коем случае не стоит заниматься самостоятельным поиском лекарств. В результате такого лечения вы не только потеряете драгоценное время, но и можете ускорить развитие грозного заболевания. В идеале в аптечной сети должно быть минимум лекарственных средств, продающихся без рецепта врача. При нашей Российской действительности на любую вашу жалобу работник аптеки подберет лекарство или даже целый комплекс средств и не поинтересуется, были ли вы на приеме у врача. Считаете ли вы, что фармацевт обладает магическими способностями, насквозь видит из-за прилавка человека в верхней одежде, шапке и зимних перчатках? При всем притом, что давать советы работники аптечной сети не имеют права. Большинство из них не только не врачи, но и не имеют высшего медицинского образования. В задачу фармацевта входит лишь продажа лекарств с точно указанным названием и дозировкой, максимум – при необходимости подбор аналогичных лекарственных средств.
Профилактика рака вульвы.
Реальной возможностью профилактики злокачественных заболеваний вульвы является выявление и своевременное лечение так называемых фоновых и предраковых процессов. Для этого необходимо регулярное посещение гинеколога, минимум 1 раз в год. Если женщина относится к группам риска, может потребоваться более частое посещение. Это следует делать и в том случае, если вас ничего не беспокоит. Регулярное профилактическое посещение гинеколога (и не только, также стоматолога, терапевта и др.) должно быть частью повседневной жизни любой женщины. Это также естественно как чистить зубы и умываться, мыть руки перед едой, подмываться перед сном, заниматься работой по дому. Так часто женщины оправдывают свой отказ от осмотра врача высказываниями типа: мне не удобно, у меня все хорошо, я стесняюсь. Однако, никто не говорит: я не мою руки – у меня с ними все хорошо, я стесняюсь подмываться, мне не удобно мыть полы и прибираться, мне трудно чистить зубы. Не стоит игнорировать неприятные ощущения в области наружных половых органов, зуд, дискомфорт. Лучше лишний раз обратится за помощью к специалисту и узнать, что у вас все хорошо, чем молча терпеть неприятные ощущения, вынашивая развивающуюся опухоль.
Консультация врача онкогинеколога по теме рак вульвы:
Вопрос: Рак вульвы – это смертельный диагноз?
Ответ:
Непременно, рак вульвы, как и злокачественное новообразования других
локализаций серьезное заболевание, требующее к себе такого же подхода в
диагностике и лечении. Однако оно, особенно на ранних стадиях, поддается
лечению и даже излечению при небольших размерах опухоли. При выявлении
на поздних стадиях лечение необходимо для предотвращения дальнейшего
развития болезни.
Вопрос: Лечение рака обязательно приводит к внешним уродствам.
Ответ:
Заблуждение, основанное на досужих разговорах. Лишь некоторые из видов
лечения, в частности химиолечение группой антрациклинов вызывает
обратимые измененения кожи и ее придатков (алопеция). Степень развития
побочных эффектов определяется применяемыми препаратами, индивидуальной
переносимостью организма и может быть уменьшена дополнительным
назначением вспомогательных лекарственных средств.
Вопрос: Всем больным раком вульвы назначают одинаковое лечение?
Ответ:
Совершенно точно, что лечение состоит из трех методик: хирургической,
лучевой, химиотерапевтической. Основным методом является хирургический.
Однако к каждому пациенту реализуется индивидуальный подход с подбором
вида и объема операции, подключением вспомогательных методов лечения,
доз лучевой терапии и области воздействия, способа подведения
ионизирующего излучения, дозы и конкретного химиопрепарата.

